UNG THƯ DẠ DÀY
Nguyên nhân của ung thư dạ dày là đa dạng, nhưng Helicobacter pylori (HP) đóng một vai trò quan trọng. Triệu chứng bao gồm cảm giác no, chướng bụng, và xuất huyết nhưng có xu hướng xảy ra muộn. Chẩn đoán bằng nội soi, tiếp theo là chụp CT và siêu âm nội soi để phân giai đoạn bệnh. Điều trị chủ yếu là phẫu thuật; hóa trị liệu có thể được có đáp ứng tạm thời. Tiên lượng sống thêm khá nghèo nàn ngoại trừ bệnh nhân có tổn thương khu trú
Ung thư dạ dày chiếm khoảng 28.000 ca và khoảng 10.960 ca tử vong ở Mỹ mỗi năm . Ung thư biểu mô tuyến dạ dày chiếm 95% khối u ác tính ở dạ dày; ít gặp hơn là U lympho khu trú ở dạ dày và sarcoma cơ trơn Ung thư dạ dày là ung thư phổ biến thứ 2 trên toàn thế giới, nhưng tỷ lệ mắc rất khác nhau; tỷ lệ mắc bệnh rất cao ở Nhật Bản, Trung Quốc, Chile và Iceland. Ở Mỹ, tỷ lệ mắc đã giảm trong những thập kỷ gần đây, là nguyên nhân phổ biến gây tử vong do ung thư, đứng thứ 7. Ở Mỹ, phổ biến nhất là người da đen, người gốc Tây Ban Nha, Bồ Đào Nha và người Mỹ gốc Ấn Độ Tỷ lệ mắc tăng theo tuổi; > 75% bệnh nhân là > 50 tuổi.
Nội dung bài viết
Nguyên nhân
Nhiễm HP là một yếu tố nguy cơ đối với một số bệnh ung thư dạ dày.
Viêm teo niêm mạc dạ dày tự miễn và các yếu tố di truyền khác cũng là những yếu tố nguy cơ. Yếu tố dinh dưỡng không phải là nguyên nhân đã được chứng minh; Tuy nhiên, Cơ quan Nghiên cứu Ung thư Quốc tế của WHO (IARC) đã báo cáo về mối liên quan giữa việc tiêu thụ thịt chế biến sẵn và ung thư dạ dày. Hút thuốc là một yếu tố nguy cơ đối với bệnh ung thư dạ dày và những người hút thuốc lá có thể đáp ứng kém với điều trị.
Polyp dạ dày có thể là tiền thân của bệnh ung thư. Các polyp viêm có thể phát triển ở những bệnh nhân dùng NSAID, và các polyp nang đáy trong cơ thể thường gặp ở những bệnh nhân dùng thuốc ức chế bơm proton. Polyp tuyến, đặc biệt là đa polyp, mặc dù hiếm gặp, có nhiều khả năng nhất phát triển thành ung thư. Ung thư hay xảy ra với một polyp tuyến có đường kính > 2 cm hoặc mô bệnh học có nhung mao Vì sự biến đổi đổi ác tính không thể phát hiện bằng cách kiểm tra, nên tất cả các polyp thấy khi nội soi cần được loại bỏ.
Sinh lý bệnh
Ung thư biểu mô tuyến dạ dày có thể được phân loại:
- Dạng lồi: Khối u dạng polypoid hoặc nấm.
- Dạng loét: Khối u bị loét.
- Thâm nhiễm bề mặt: Khối u lan ra dọc theo niêm mạc hoặc thâm nhiễm bề ngoài bên trong thành dạ dày.
- Thể xơ cứng: Khối u xâm nhập vào thành dạ dày với phản ứng xơ kèm theo gây ra dạ dày có hình ảnh”cái chai bọc da”.
- Thể hỗn hợp: Khối u có đặc điểm ≥ 2 loại khác; loại này là phổ biến nhất
Tiên lượng sẽ tốt hơn với các khối u thể lồi so với các khối u thể thâm nhiễm vì các khối u thể lồi có triệu chứng sớm hơn.
Ung thư dạ dày
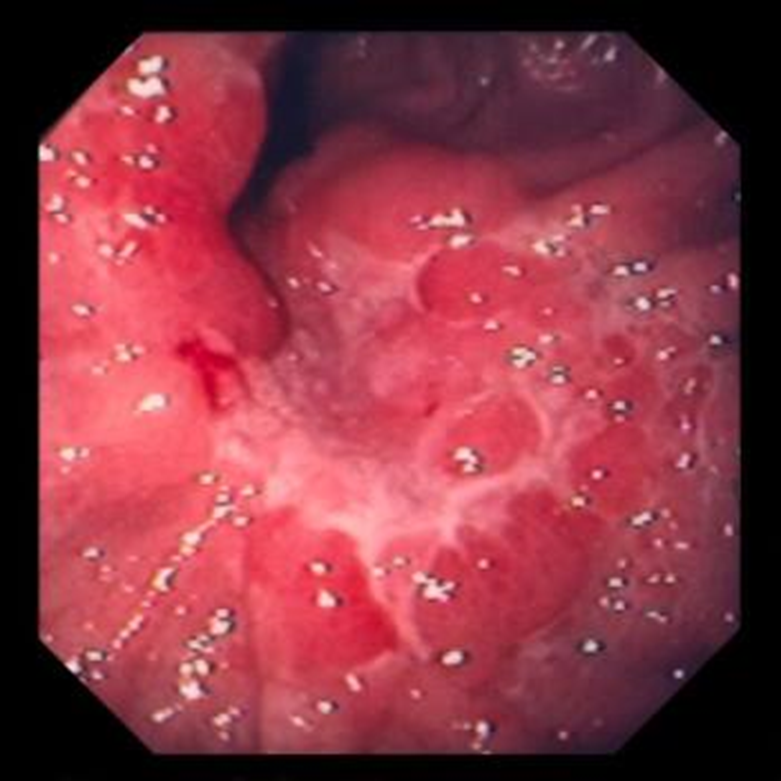
Triệu chứng và Dấu hiệu
Các triệu chứng ban đầu của ung thư dạ dày là không đặc hiệu, thường bao gồm chứng khó tiêu gợi ý loét dạ dày tá tràng Bệnh nhân và bác sĩ cùng có xu hướng bỏ qua các triệu chứng hoặc điều trị theo hướng tăng tiết dịch vị. Sau đó, cảm giác nhanh no (đầy bụng sau khi ăn một lượng nhỏ) có thể xảy ra nếu ung thư gây hẹp môn vị hoặc dạ dày giảm, mất nhu động. khó nuốt có thể xảy ra khi ung thư ở vùng tâm vị của dạ dày cản trở đường ra của thực quản. Mệt mỏi, sụt cân thường do ăn kém và là triệu chứng phổ biến. Nôn máu hoặc đi ngoài phân đen hiếm gặp, tuy nhiên thiếu máu có thể xảy ra do mất máu rỉ rả trong thời gian dài. Đôi khi, các triệu chứng đầu tiên là do di căn (ví dụ: vàng da, cổ trướng, gãy xương).
Khám lâm sàng có thể bình thường hoặc hạn chế với phân tích heme trong phân dương tính. Ở giai đoạn muộn, các bất thường bao gồm khối u thượng vị; các hạch bạch huyết vùng rốn, thượng đòn trái hoặc hạch nách trái; gan to; và khối u buồng trứng hoặc trực tràng. Các tổn thương ở phổi, hệ thần kinh trung ương và xương có thể xảy ra.
Chẩn đoán
- Nội soi có sinh thiết
- Sau đó chụp CT và siêu âm nội soi
Chẩn đoán phân biệt ung thư dạ dày thường bao gồm loét dạ dày và các biến chứng của nó.
Bệnh nhân nghi ngờ bị ung thư dạ dày nên có nội soi sinh thiết nhiều mảnh và làm tế bào học bàn chải. Đôi khi, sinh thiết giới hạn ở niêm mạc bỏ lỡ các mô khối u ở dưới niêm mạc. Chụp X-quang, đặc biệt là chụp x quang có barit đối quang kép, có thể cho thấy các tổn thương nhưng hiếm khi tránh được việc nội soi dạ dày sau đó.
Bệnh nhân được xác định ung thư dạ dày cần chụp CT ngực và bụng để xác định các tổn thương di căn. Nếu CT không phát hiện di căn, cần phải làm siêu âm nội soi để xác định độ sâu của khối u và sự liên quan của hạch bạch huyết khu vực. Các kết quả xét nghiệm giúp hướng dẫn điều trị và giúp xác định tiên lượng.
Các xét nghiệm máu cơ bản bao gồm tổng phân tích máu ngoại vi, điện giải đồ và các xét nghiệm chức năng gan, nên được thực hiện để đánh giá thiếu máu, hydrat hóa, tình trạng chung và di căn gan có thể xảy ra. Kháng nguyên ung thư bào thai (carcinoembryonic antigen: CEA) nên được xét nghiệm đánh giá trước và sau phẫu thuật.
Sàng lọc
Tầm soát bằng nội soi được sử dụng ở những quần thể có nguy cơ cao (ví dụ như người Nhật) nhưng không được khuyến cáo ở Mỹ. Theo dõi kiểm tra tái phát ở bệnh nhân được điều trị bao gồm nội soi và chụp CT ngực, bụng và khung chậu. Nếu mức CEA hạ xuống sau khi phẫu thuật, theo dõi tiếp theo nên bao gồm đánh giá nồng độ CEA; khi tăng lên nghĩa là có sự tái phát.
Tiên lượng
Tiên lượng phụ thuộc rất nhiều vào giai đoạn bệnh nhưng tổng thể là xấu (tỷ lệ sống sau 5 năm: < 5 đến 15%) vì hầu hết bệnh nhân phát hiện khi bệnh tiến triển. Nếu khối u chỉ giới hạn ở niêm mạc hoặc dưới niêm mạc, tỷ lệ sống sót sau 5 năm có thể lên đến 80%. Đối với các khối u có di căn hạch lympho vùng, tỷ lệ sống thêm là từ 20 đến 40%. Khi bệnh di căn lan rộng, hầu như luôn luôn gây tử vong trong vòng 1 năm. U lympho dạ dày có tiên lượng tốt hơn (xem U lympho thể malt, U lympho non Hodgkin).
Điều trị
- Phẫu thuật cắt bỏ, đôi khi kết hợp với hóa trị, xạ trị hoặc cả hai
Các quyết định điều trị ung thư dạ dày tùy thuộc vào vị trí khối u và lựa chọn của bệnh nhân (một số có thể không lựa chọn các biện pháp điều trị tích cực).
Phẫu thuật cắt bỏ hầu hết hoặc toàn bộ dạ dày và các hạch bạch huyết lân cận là hợp lý ở những trường hợp khối u chỉ giới hạn tại dạ dày và các hạch bạch huyết vùng (< 50% bệnh nhân). Hoá trị liệu bổ trợ hoặc hoá trị kết hợp và xạ trị sau phẫu thuật có thể hiệu quả khi khối u được cắt bỏ.
Nếu được phẫu thuật cắt bỏ, ung thư dạ dày giai đoạn tiến triển tại chỗ, tại vùng có thời gian sống thêm trung bình 10 tháng (so với 3 đến 4 tháng nếu không phẫu thuật).
Ung thư dạ dày giai đoạn di căn xa hoặc di căn hạch vùng nhưng không còn khả năng phẫu thuật triệt căn thì cần điều trị chăm sóc giảm nhẹ Tuy nhiên, mức độ di căn của khối u thường không được thừa nhận cho đến khi phẫu thuật triệt căn được thực hiện. Phẫu thuật giảm nhẹ thường bao gồm phẫu thuật nối dạ dày với ruột non để tránh tắc môn vị, chỉ nên thực hiện nếu chất lượng cuộc sống của bệnh nhân có thể được cải thiện. Ở những bệnh nhân không trải qua phẫu thuật, phác đồ hoá trị liệu kết hợp (5-fluorouracil, doxorubicin, mitomycin, cisplatin, hoặc leucovorin) có đem lại đáp ứng điều trị tạm thời nhưng ít cải thiện tỷ lệ sống sau 5 năm. Xạ trị có lợi ích rất hạn chế.
Những điểm chính
- Helicobacter pylori là một yếu tố nguy cơ đối với một số bệnh ung thư dạ dày.
- Các triệu chứng ban đầu không đặc hiệu và thường giống với viêm loét dạ dày tá tràng.
- Tầm soát bằng nội soi được sử dụng ở những quần thể có nguy cơ cao (ví dụ như người Nhật) nhưng không được khuyến cáo ở Mỹ.
- Nhìn chung, tiên lượng sống thêm thấp (tỷ lệ sống sau 5 năm: 5 đến 15%) vì nhiều bệnh nhân phát hiện khi bệnh tiến triển.
- Phẫu thuật triệt căn, có thể kết hợp hóa trị và xạ trị, là hợp lý ở những bệnh nhân có u khu trú tại dạ dày và các hạch bạch huyết vùng.







